Essere una fisioterapista con esperienza lavorativa ventennale specializzata nel trattamento del dolore cronico e convivere con la fibromialgia da dieci anni significa vivere il dolore da due prospettive, professionale e personale, che si intrecciano ogni giorno.
Questa duplice esperienza ha influenzato profondamente il mio modo di studiare la malattia, di fare riabilitazione, di ascoltare le persone, comprendendo da dentro quella complessità che spesso cerchiamo di tradurre in linee guida.
Innanzitutto non può esserci una buona gestione della fibromialgia se il paziente non comprende i meccanismi fisiopatologici alla base della sindrome. Quindi il primo compito del fisioterapista è l’educazione del paziente.
È necessario spiegare (e ripetere all’infinito se necessario!) il concetto di sensibilizzazione centrale. Possiamo immaginare il sistema nervoso come un sofisticato sistema di allarme: in condizioni normali il dolore ha il compito di segnalarci un danno reale o potenziale (infiammazione, lesione, trauma…). Il dolore, in questo senso, è un messaggio di protezione.
Nel caso della fibromialgia, però, questo sistema di allarme non funziona più correttamente. È come se fosse tarato in modo eccessivamente sensibile: bastano stimoli minimi, a volte perfino innocui (un tocco leggero, un movimento…) perché scatti l’allarme (dolore).
Far comprendere questo meccanismo è fondamentale. Finché il paziente pensa che ad ogni dolore corrisponda una parte del corpo danneggiata o infiammata continuerà ad avere paura di muoversi, ad inseguire infiniti esami diagnostici e sottoporsi a trattamenti locali che non saranno risolutivi.
Quando invece capisce che il problema è nel modo in cui il sistema nervoso elabora i segnali (ciò non vuol dire che è “tutto nella tua testa”!), si apre la possibilità di un percorso più realistico ed efficace.
Il paziente educato riuscirà a capire perché spesso il semplice contatto manuale del fisioterapista, seppur leggero, può risultare doloroso. Lo stesso vale per le terapie strumentali: un dispositivo che emette calore o una sensazione di corrente elettrica possono essere percepite come dolorose. Capirà perché le risposte al trattamento sono spesso variabili: ciò che un giorno sembra portare sollievo, in un altro momento può scatenare un peggioramento. Quindi si renderà pian piano conto che l’approccio migliore non è quello in cui riceve solo un trattamento manuale o strumentale passivamente, ma quando assume un ruolo attivo in un percorso graduale e personalizzato costruito in base ai suoi sintomi, le sue abitudini, le sue paure e le sue potenzialità.
Le evidenze scientifiche mostrano in modo chiaro che l’attività fisica regolare è uno degli strumenti più efficaci nel trattamento della fibromialgia. Il movimento, anche se può sembrare controintuitivo quando c’è dolore, in realtà migliora mobilità, autonomia, diminuisce la rigidità e agisce modulando i meccanismi del sistema nervoso centrale che regolano la percezione e l’elaborazione del dolore.
Le attività aerobiche leggere rappresentano spesso un buon punto di partenza (camminata, nuoto dolce, cyclette).
Sono sempre preferibili discipline mentre-corpo (Tai chi, Qi qong, yoga dolce, Feldenkrais, ginnastica dolce).
L’importante è che l’attività proposta sia piacevole e non vissuta come un’ulteriore fonte di stress.
A queste si possono associare, in un secondo momento, esercizi di rinforzo muscolare graduale.
La sessione di allenamento si può strutturare modulando diversi parametri: la difficoltà degli esercizi, l’intensità dello sforzo, il numero di ripetizioni, i tempi di recupero, la frequenza settimanale, la durata della seduta, la suddivisione dell’allenamento in brevi sessioni distribuite durante la giornata.
La progressione è molto lenta e graduale, va spiegato al paziente che non sempre è lineare.
Ci saranno giornate buone e giornate più complicate. Questo fa parte del percorso. Anche quando sembra di fermarsi, in realtà si sta comunque lavorando verso un miglior equilibrio. Senza cadere nel catastrofismo, che è una tendenza molto comune nei pazienti fibromialgici: quella di vivere ogni piccolo ostacolo come una prova che “non si starà mai bene” o che “non si è capaci”.
Ci sono momenti in cui il dolore e la stanchezza sono talmente intensi da non tollerare alcun movimento. Inutile insistere con esercizi che finiranno solo per peggiorare i sintomi ed aumentare il senso di fallimento e frustrazione.
È importante considerare che in una fase acuta i sintomi possono essere molto intensi e che il paziente può necessitare di un ambiente neutro dal punto di vista sensoriale. Ciò significa un contesto calmo, privo di stimoli eccessivi, come odori forti o rumori, in modo da ridurre al minimo qualsiasi fattore che possa amplificare il disagio.
In queste fasi si prediligono tecniche di rilassamento, la meditazione, la mindfulness , l’immagine motoria, tecniche manuali ed esercizi volti a modulare l’eccessiva attivazione simpatica e a promuovere l’attività parasimpatica vagale.
Spiegare il senso di queste metodiche è fondamentale, altrimenti spesso sono percepite come qualcosa di astratto o poco utile.
Con il tempo, questa capacita di dosare le energie, gli sforzi, accettare (elaborando emozioni quali rabbia, senso di colpa, frustrazione , tristezza…) di rallentare, di cambiare i piani o di concedersi del recupero quando serve si trasferisce anche nella vita quotidiana.
La sindrome fibromialgica è una patologia cronica e l’obiettivo non è far diventare il paziente fisioterapista-dipendente ma accompagnarlo verso una gestione autonoma della propria condizione, pur rimanendo un punto di riferimento.
Per molti fisioterapisti, non specializzati nella gestione del dolore cronico, gestire un paziente fibromialgico può risultare frustrante, perché manca il classico feedback positivo del paziente che, dopo alcune sedute, risolve il problema e termina il percorso terapeutico. Gestire questa realtà richiede un approccio diverso spostando il focus dal dolore alla qualità della vita. Ciò significa aiutare il paziente a percepire i progressi non solo in termini di riduzione del dolore, ma in termini di funzionalità e autonomia.
Per molte persone i costi della fisioterapia rappresentano un vero ostacolo alla continuità delle terapie a lungo termine. Per questo è importante proporre soluzioni accessibili a tutti, come corsi di gruppo, che oltre al vantaggio economico hanno anche quello della condivisione, del confronto e supporto reciproco; videolezioni, in diretta o registrate, che il paziente può seguire da casa anche quando impossibilitato a raggiungere lo studio; programmi di allenamento personalizzati da seguire a domicilio.
Abbiamo finalmente fatto un primo passo in avanti con l’inserimento della fibromialgia nei LEA, ma serve continuare a lavorare affinché sempre più pazienti possano accedere a trattamenti adeguati senza barriere economiche. Solo così potremo davvero garantire pari opportunità di cura e di qualità della vita, dando al movimento il ruolo che merita: una terapia, non un lusso.
Quando un paziente percepisce che non stai semplicemente applicando un protocollo, ma che conosci dall’interno cosa significhi convivere con il dolore, il livello di fiducia cambia. Il linguaggio che usi è più aderente alla realtà, le proposte sono più realistiche, i tempi più rispettosi. Questo crea uno spazio sicuro in cui il paziente si sente visto, non giudicato. Il tuo esempio è soprattutto implicito. È nel modo in cui parli di movimento senza promettere miracoli, nel modo in cui normalizzi le oscillazioni del percorso, nel modo in cui legittimi le difficoltà senza rinforzare la rinuncia. Il paziente vede che ciò che proponi è praticabile, sostenibile, integrabile nella vita reale. Questo aumenta l’aderenza al trattamento anche quando i risultati non sono immediati.
Quando questo equilibrio fisioterapista-paziente è ben integrato, diventa una risorsa clinica: una presenza credibile, stabile, che trasmette la possibilità di convivere con il dolore senza esserne schiacciati.
Tra le principali criticità nel percorso di cura della fibromialgia, il paziente evidenzia l’incoerenza delle informazioni ricevute dai diversi specialisti.
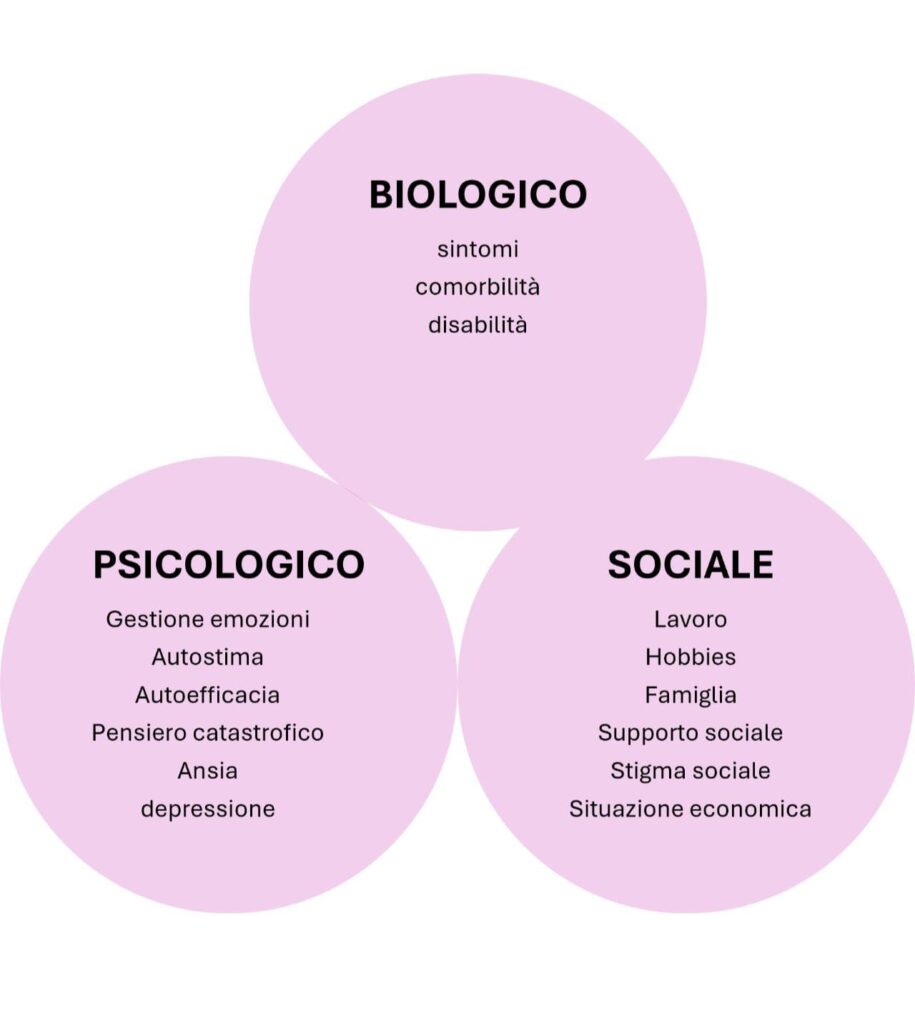
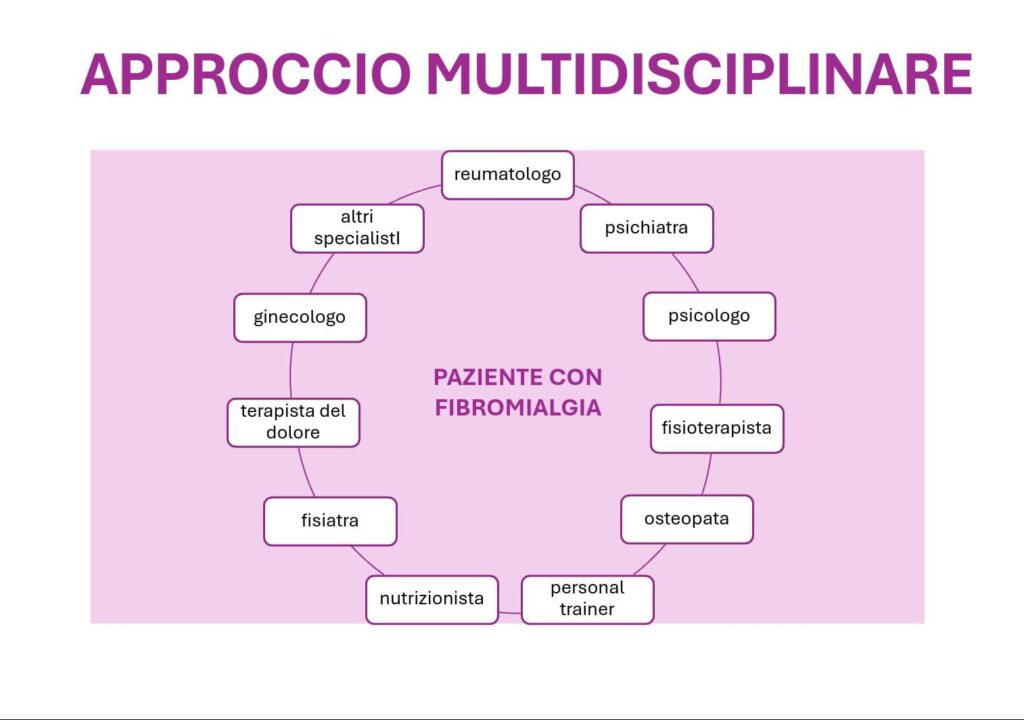
Vista la complessità dei sintomi di questa sindrome è necessario che il fisioterapista lavori in una equipe multidisciplinare in cui vari professionisti (il reumatologo, il fisiatra, il terapista del dolore, il fisioterapista, lo psicoterapeuta, il nutrizionista, il medico di medicina generale, lo psichiatra o altri specialisti) collaborano tra loro, con un approccio bio-psico-sociale altrimenti si rischia di trattare i sintomi perdendo di vista l’intera persona.
Dott.ssa Francesca Di Tommaso Fisioterapista