La fibromialgia oltre i confini disciplinari
La fibromialgia rappresenta una delle condizioni più emblematiche della medicina contemporanea, in cui la complessità biologica si intreccia con quella clinica e sociale.
Tradizionalmente inquadrata come patologia reumatologica, essa si configura oggi come una sindrome sistemica, caratterizzata da dolore cronico diffuso e accompagnata da un ampio spettro di sintomi: fatigue persistente, disturbi del sonno, alterazioni cognitive (“fibro-fog”), disfunzioni dell’umore e una significativa compromissione della qualità di vita.
Questa molteplicità di manifestazioni cliniche riflette una fisiopatologia articolata e multifattoriale, che supera i confini di una singola disciplina. È proprio questa complessità a rendere necessaria una revisione dell’approccio diagnostico-terapeutico: non più centrato su una visione specialistica isolata, ma fondato su un modello integrato e multidisciplinare.
Il meccanismo cardine della fibromialgia è rappresentato dalla sensibilizzazione centrale, un’alterazione dei processi di elaborazione del dolore a livello del sistema nervoso centrale.
In condizioni normali, il sistema nocicettivo modula gli stimoli dolorosi attraverso un equilibrio tra vie facilitanti e inibitorie.
Nella fibromialgia, questo equilibrio risulta compromesso: gli stimoli vengono amplificati, mentre i meccanismi inibitori risultano deficitari. Il risultato è una percezione aumentata del dolore anche in assenza di stimoli nocivi evidenti.
Le principali strutture coinvolte includono:
- Corteccia insulare
- Corteccia cingolata anteriore
- Talamo
- Sistema limbico
Queste aree non sono solo deputate alla percezione del dolore, ma anche alla sua componente emotiva, spiegando la stretta relazione tra dolore cronico e disturbi dell’umore.
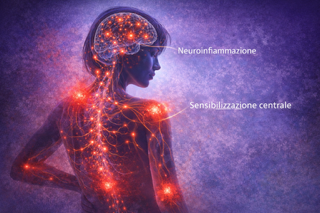
Un ruolo crescente è attribuito alla neuroinfiammazione.
Studi recenti hanno evidenziato un aumento di citochine pro-infiammatorie e una attivazione delle cellule gliali (microglia e astrociti), che contribuiscono alla perpetuazione dello stato doloroso.
Le cellule gliali, tradizionalmente considerate cellule di supporto, sono oggi riconosciute come attori attivi nella modulazione del dolore, capaci di amplificare la trasmissione nocicettiva attraverso il rilascio di mediatori infiammatori.
Un sottogruppo significativo di pazienti presenta una neuropatia delle piccole fibre (Small Fiber Neuropathy), documentabile mediante biopsia cutanea o test neurofisiologici.
Questa condizione suggerisce che, accanto alla sensibilizzazione centrale, possano coesistere meccanismi periferici, con una componente di sensibilizzazione periferica che contribuisce alla sintomatologia dolorosa.
La disfunzione dell’asse ipotalamo-ipofisi-surrene (HPA) rappresenta un altro elemento chiave.
Nei pazienti fibromialgici si osservano:
- alterazioni dei livelli di cortisolo
- risposte anomale allo stress
- disregolazione dei neurosteroidi
Questi elementi contribuiscono alla vulnerabilità allo stress e possono spiegare, almeno in parte, la maggiore prevalenza della sindrome nel sesso femminile e la frequente associazione con eventi stressanti.
Numerosi studi documentano una disfunzione del sistema nervoso autonomo, caratterizzata da iperattivazione simpatica e ridotta variabilità della frequenza cardiaca.
Questa alterazione si traduce in una condizione di “allerta cronica”, che contribuisce al mantenimento del dolore e alla comparsa di sintomi sistemici, come affaticamento e disturbi del
sonno.
Accanto ai meccanismi principali, esistono numerosi fattori modulanti:
- predisposizione genetica
- stress ossidativo
- disfunzione mitocondriale
- alterazioni del microbiota intestinale
- comorbidità psichiatriche
Questi elementi non solo contribuiscono allo sviluppo della malattia, ma ne influenzano anche l’evoluzione e la risposta ai trattamenti.
La gestione tradizionale della fibromialgia è spesso caratterizzata da una frammentazione degli interventi: il paziente si trova a consultare diversi specialisti, senza una reale integrazione delle competenze.
Questo approccio comporta:
- ritardi diagnostici
- trattamenti non coordinati
- scarsa aderenza terapeutica
- aumento della frustrazione del paziente
È quindi necessario un cambio di paradigma: dalla medicina “a silos” a un modello di cura integrato e centrato sul paziente.
Reumatologo
Rimane il riferimento per l’inquadramento diagnostico e la gestione delle comorbidità muscoloscheletriche.
Neurologo
Fondamentale per l’interpretazione dei meccanismi di sensibilizzazione centrale e per la gestione delle componenti neuropatiche.
Specialista del dolore
Contribuisce alla modulazione farmacologica e non farmacologica del dolore, attraverso approcci multimodali.
Specialista in Medicina Fisica e Riabilitazione (Fisiatra)
Gioca un ruolo chiave nella riabilitazione funzionale e nella prescrizione di esercizio terapeutico.
Medico di medicina generale
Figura centrale per il coordinamento del percorso e la continuità assistenziale.
Psicologo/Psicoterapeuta
Elemento cruciale per la gestione dei pattern di coping, dello stress e delle comorbidità psichiatriche
La terapia farmacologica include:
- antidepressivi (SNRI, triciclici)
- anticonvulsivanti (pregabalin, gabapentin)
- analgesici selezionati
L’obiettivo non è la risoluzione del dolore, ma la sua modulazione.
Gli interventi non farmacologici rappresentano il pilastro del trattamento:
- esercizio fisico graduale (aerobico e di resistenza)
- terapia cognitivo-comportamentale
- educazione del paziente
- tecniche di rilassamento e mindfulness
Altre terapie complementari e integrate sono:
- fisioterapia
- terapia manuale
- agopuntura
- nutraceutici
Un elemento fondamentale del nuovo modello è l’empowerment del paziente. La comprensione della malattia e la partecipazione attiva al percorso terapeutico migliorano significativamente gli outcome clinici.
La fibromialgia rappresenta una sfida paradigmatica per la medicina moderna. Non può essere affrontata con modelli lineari o riduzionistici, ma richiede una visione sistemica e integrata.
Rinnovare l’approccio al dolore cronico significa:
- riconoscere la complessità della malattia
- valorizzare la collaborazione interdisciplinare
- porre il paziente al centro del percorso
Solo attraverso questo cambiamento culturale sarà possibile migliorare realmente la qualità di vita delle persone affette da fibromialgia e restituire visibilità a una condizione troppo a lungo rimasta ai margini.
FOCUS ON ….
Fibromialgia: Clinical Take Home Messages
- Non è solo reumatologia
La fibromialgia è una sindrome complessa a base neurobiologica, in cui la sensibilizzazione centrale rappresenta il meccanismo chiave. L’inquadramento deve essere multidimensionale.
2. Il dolore è reale, anche senza danno periferico evidente
L’assenza di alterazioni strutturali non implica assenza di malattia: il dolore deriva da un’alterata elaborazione centrale degli stimoli nocicettivi.
3. Esistono fenotipi diversi
- Centrale puro (sensibilizzazione centrale)
- Periferico (small fiber pathology)
- Misto
Riconoscerli può orientare la strategia terapeutica.
- Le comorbidità sono parte della malattia
Disturbi del sonno, ansia, depressione e fatigue non sono accessori, ma elementi integranti del quadro clinico. - Evitare la frammentazione della cura
Un approccio “a silos” riduce l’efficacia terapeutica. Il paziente fibromialgico necessita di un modello integrato e coordinato. - Il trattamento è multimodale, non farmacocentrico
- Farmaci: modulazione del dolore (non risoluzione)
- Esercizio fisico: pilastro terapeutico
- CBT e interventi psicologici: fondamentali
- Educazione del paziente: imprescindibile
- Il paziente va reso protagonista
Empowerment, alleanza terapeutica e continuità assistenziale migliorano significativamente gli outcome. - Obiettivo realistico: migliorare la funzione, non “azzerare” il dolore
Il successo terapeutico si misura in qualità di vita, autonomia e capacità di gestione della malattia.
APPUNTI
Fibromialgia: il decalogo del paziente
- l dolore che senti è reale
La fibromialgia non è “immaginaria” e non è “solo stress”.
È una condizione in cui il sistema nervoso amplifica i segnali del dolore: anche stimoli normalmente non dolorosi possono essere percepiti come tali. - Non è una malattia visibile… ma esiste
Gli esami spesso risultano normali, ma questo non significa che non ci sia una malattia.
La fibromialgia è una sindrome riconosciuta, con basi biologiche complesse. - Non riguarda solo il dolore
Oltre al dolore diffuso, possono comparire:
- stanchezza intensa (fatigue)
- disturbi del sonno
- difficoltà di concentrazione (fibro-fog)
- ansia o depressione
Questi sintomi fanno parte della malattia, non sono “debolezza”.
- Ogni paziente è diverso
La fibromialgia non è uguale per tutti.
I sintomi, la loro intensità e la risposta alle terapie possono variare molto da persona a persona
- Non esiste una cura unica, ma esistono strategie efficaci
Il trattamento non si basa su una sola soluzione, ma su un insieme di interventi:
- attività fisica graduale
- terapie farmacologiche mirate
- supporto psicologico
- tecniche di rilassamento
La combinazione giusta si costruisce insieme al medico.
- Il movimento è parte della cura
Anche se può sembrare difficile, muoversi è fondamentale.
L’attività fisica, se graduale e personalizzata, aiuta a ridurre il dolore e migliorare l’energia. - La mente e il corpo sono collegati
Stress, emozioni e dolore sono strettamente legati.
Imparare a gestire lo stress (con tecniche psicologiche o mindfulness) può fare una grande differenza.
- Non sei solo/a
Molte persone convivono con la fibromialgia.
Con il giusto supporto medico e personale, è possibile migliorare la qualità della vita
- L’obiettivo non è “togliere tutto il dolore”, ma stare meglio
Il percorso non punta sempre a eliminare completamente i sintomi, ma a:
- ridurre il dolore
- migliorare il sonno
- recuperare autonomia e qualità di vita
- Il tuo ruolo è fondamentale
Conoscere la malattia, partecipare alle decisioni e seguire il percorso terapeutico ti rende protagonista della tua cura.
La fibromialgia non definisce chi sei.
Con il giusto percorso, puoi imparare a gestirla e a riprendere il controllo della tua vita.
Giusy Fabio
Bibliografia essenziale
- Clauw DJ. Fibromyalgia: a clinical review. JAMA. 2014.
- Häuser W et al. Fibromyalgia syndrome: classification, diagnosis, and treatment. Nat Rev Rheumatol. 2015.
- Wolfe F et al. 2016 Revisions to the fibromyalgia diagnostic criteria. Semin Arthritis Rheum. 2016.
- Sluka KA, Clauw DJ. Neurobiology of fibromyalgia. Nat Rev Neurosci. 2016.
- Üçeyler N et al. Small fiber pathology in fibromyalgia. Brain. 2013.
- Bair MJ et al. Depression and pain comorbidity. Arch Intern Med. 2003.
- Meeus M et al. Central sensitization in chronic pain. J Rehabil Med. 2010.
- Häuser W et al. EULAR recommendations for fibromyalgia management. Ann Rheum Dis. 2017.
- Fitzcharles MA et al. Canadian guidelines for fibromyalgia. Pain Res Manag. 2013.
- Ablin JN et al. Buskila D. Fibromyalgia syndrome. Best Pract Res Clin Rheumatol. 2012.