Hai fatto le analisi. Hai cambiato medico. Hai provato a spiegarlo a chi ti sta vicino. E ti sei sentita dire: “non si trova niente”. Eppure il dolore c’è. È concreto. È tuo. Ti sveglia la notte, ti cambia i piani, ti accompagna in ogni stanza della casa.
LA BUONA NOTIZIA
La scienza moderna ti sta dando ragione. Il tuo dolore non è “nella testa” nel senso in cui spesso viene detto. È nella testa nel senso letterale: è misurabile, visibile, documentato. E questo articolo ti spiega come.
01 — La centralina del dolore
Pensa al tuo sistema nervoso come a un impianto audio con un volume regolabile.
In una persona sana, il volume sale quando c’è un pericolo reale — una ferita, un’infiammazione — e poi scende. Il sistema sa quando alzarsi e quando abbassarsi.
Nella Fibromialgia, nel disordine temporomandibolare e nel dolore cronico, qualcuno ha girato la manopola troppo in alto. E non riesce più a tornare giù.
Risultato: anche stimoli normali — una pressione leggera, il freddo, la stanchezza — vengono percepiti come dolore intenso. Non perché tu stia esagerando. Perché la tua centralina è rimasta bloccata in modalità “allarme”.
Come il cervello “impara” il dolore
Questa scoperta ha radici lontane.
Nel 1976, il professor Marcello Brunelli — insieme a Castellucci e al Nobel Eric Kandel — pubblicò su Science uno studio destinato a cambiare le neuroscienze.¹
Studiando un mollusco marino, dimostrarono qualcosa di fondamentale: quando un neurone riceve stimoli ripetuti, la connessione con il neurone successivo si rafforza. Diventa più sensibile agli stimoli dolorosi. Più veloce. Più reattiva.
Questo meccanismo si chiama plasticità sinaptica.
In parole semplici: il cervello impara.
Impara a leggere, impara a suonare uno strumento, impara a fare un mestiere. E nel dolore cronico, purtroppo, impara anche a sentire dolore — anche quando la causa originale non c’è più.
Lo studioso Muhammad Yunus ha applicato questa scoperta al dolore cronico, coniando il termine “Sindrome da Sensibilizzazione Centrale”: un sistema nervoso che ha imparato a reagire in modo esagerato a stimoli normali.
Fibromialgia, TMD, cefalea cronica e colon irritabile condividono tutti questo stesso meccanismo di fondo.²
02 — Quello che vediamo nella risonanza magnetica
Per molto tempo il dolore cronico era difficile da “mostrare”. Non appariva nelle radiografie, non emergeva dalle analisi del sangue.
Poi è arrivata la risonanza magnetica funzionale. E le cose sono cambiate.
Negli ultimi vent’anni studi distinti — su tre tipi diversi di dolore cronico — hanno trovato la stessa cosa, ne citiamo solo tre i più rappresentativi.
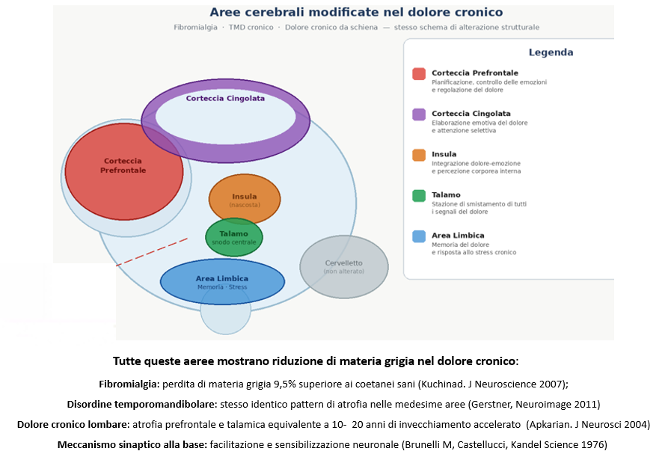
Il dolore alla schiena (Apkarian, 2004)
Il prof. Apkarian ha studiato persone con dolore lombare cronico. Ha trovato una riduzione misurabile della materia grigia in due aree precise del cervello: la corteccia prefrontale e il talamo.³
L’entità della perdita equivaleva a 10-20 anni di invecchiamento in più rispetto ai coetanei sani.
Non era un difetto di partenza. Era il risultato degli anni di dolore.
La Fibromialgia (Kuchinad, 2007)
Lo stesso tipo di analisi è stato fatto su pazienti con Fibromialgia. I risultati erano ancora più netti.⁴
IL DATO CHE CONTA
I pazienti con Fibromialgia mostravano una perdita di materia grigia 9,5 volte superiore rispetto alle persone sane della stessa età.
Le aree più colpite: corteccia cingolata, insula e corteccia prefrontale — le stesse zone che il cervello usa per elaborare dolore ed emozioni.
Non è un dolore “immaginato”. È un dolore che lascia tracce fisiche nel cervello.
Il dolore alla mandibola — TMD (Gerstner, 2011)
Infine, lo stesso studio è stato replicato sui pazienti con disturbi temporomandibolari cronici — il dolore che coinvolge la mandibola, l’articolazione, i muscoli della masticazione.⁵
Risultato identico. Stesse aree. Stesso pattern. Stessa entità di cambiamento.
Tre malattie diverse. Un’unica firma nel cervello.
03 — Cosa significa tutto questo per te
Significa una cosa sola, e vale la pena dirla chiaramente:
IL TUO DOLORE È BIOLOGICAMENTE REALE
Non è stress. Non è fragilità. Non è nella testa nel senso sbagliato. È il risultato di un sistema nervoso che ha subito un cambiamento misurabile — lo stesso cambiamento che troviamo in migliaia di pazienti in tutto il mondo, documentato con le stesse macchine che usiamo per diagnosticare i tumori.
Ma significa anche qualcos’altro — ed è forse la parte più importante.
Se il cervello ha imparato il dolore attraverso la plasticità sinaptica, la stessa plasticità lascia aperta una domanda: può anche disimpararlo?
La risposta, almeno in parte, c’è già.
Il cervello può tornare indietro
Lo stesso gruppo di ricerca di Apkarian — quello che aveva documentato la perdita di materia grigia nel dolore lombare cronico — ha pubblicato un secondo studio altrettanto importante: “Effective Treatment of Chronic Low Back Pain Reverses Abnormal Brain Anatomy and Function”.⁶
Dopo che i pazienti avevano ricevuto un trattamento efficace per il dolore alla schiena, le risonanze magnetiche mostravano qualcosa di straordinario:
lo spessore corticale nelle aree danneggiate era tornato a livelli paragonabili a quelli dei soggetti sani, e l’attività cerebrale durante i compiti cognitivi si era normalizzata come se il cervello, non più impegnato a gestire il dolore, avesse liberato le risorse che quel dolore continuava ad occupare.
In altre parole: il danno non era permanente.
Il cervello, se il dolore diminuisce, può recuperare.
Una domanda aperta e onesta
Bisogna però essere precisi: questo risultato è documentato sul dolore lombare cronico.
Per la fibromialgia e per il TMD, studi analoghi sulla reversibilità delle alterazioni cerebrali non esistono ancora — o esistono solo in forma preliminare.
È una lacuna reale nella ricerca. Vale la pena dirlo chiaramente, non per scoraggiare, ma perché la scienza onesta è più utile di quella rassicurante. Quello che sappiamo con certezza è che il meccanismo — la plasticità sinaptica — è lo stesso in tutte queste condizioni. Quello che resta da dimostrare è se e quanto anche la fibromialgia e il TMD possano beneficiare degli stessi effetti di recupero cerebrale. È una delle domande più importanti che la ricerca dovrebbe affrontare nei prossimi anni.
Di questo parleremo nella Parte 2: del nervo trigemino, della mandibola, e di una strada concreta che parte proprio dalla tua bocca
04 — Sindromi sorelle — e una valutazione che vale la pena fare
Nel 1999, il professor Simon Wessely e i suoi colleghi pubblicarono su The Lancet un articolo destinato a diventare un riferimento nella medicina del dolore: *”Functional somatic syndromes: one or many?”*⁷
La domanda era provocatoria.
Fibromialgia, sindrome dell’intestino irritabile, stanchezza cronica, cefalea tensiva, dolore pelvico cronico — e disturbi temporomandibolari — venivano spesso studiati separatamente, da specialisti diversi, con etichette diverse. Wessely e colleghi osservarono che questi pazienti si sovrapponevano continuamente: chi aveva fibromialgia spesso aveva anche colon irritabile, chi aveva TMD spesso aveva anche fibromialgia.
La loro proposta fu netta: queste condizioni non sono malattie separate che casualmente coesistono. Sono manifestazioni diverse dello stesso sistema nervoso in difficoltà.
Questa lettura anticipa di anni quello che oggi chiamiamo Sindrome da Sensibilizzazione Centrale e rimane, a distanza di venticinque anni, una delle intuizioni più lucide della medicina del dolore cronico.

Cosa significa per te, concretamente
Se hai una diagnosi di fibromialgia, c’è una domanda che vale la pena farti: qualcuno ha mai valutato la tua mandibola?
Il reumatologo — che è il medico che solitamente segue la fibromialgia — ha una formazione orientata ad articolazioni, muscoli e tessuto connettivo. Il disturbo temporomandibolare, però, rientra in un’area che spesso non viene esplorata nel percorso reumatologico standard.
Non per negligenza: semplicemente perché appartiene a un dominio specialistico diverso, che raramente incrocia quello della reumatologia nella pratica clinica quotidiana.
Lo specialista formato per valutare l’articolazione temporomandibolare, la muscolatura masticatoria, l’occlusione e la loro relazione con il dolore diffuso è lo gnatologo — un odontoiatra con formazione specialistica in questo campo.
Se nessuno te l’ha ancora proposto, potrebbe valere la pena chiederlo.
Non come alternativa alle cure che già segui, ma come tassello in più di un quadro che, come ci insegna la scienza, raramente ha una sola faccia.
Perché se il sistema nervoso è al centro di tutto — e la ricerca ci dice che lo è — allora ogni ingresso possibile verso quel sistema merita di essere valutato. La mandibola è uno di quegli ingressi.
Forse il più trascurato.
Fonti
- Brunelli M, Castellucci V, Kandel ER. Synaptic facilitation and behavioral sensitization in Aplysia: possible role of serotonin and cyclic AMP. Science. 1976;194(4270):1178-81. PMID: 186870.
- Yunus MB. Fibromyalgia and Overlapping Disorders: The Unifying Concept of Central Sensitivity Syndromes. Semin Arthritis Rheum. 2007;36(6):339-356.
- Apkarian AV et al. Chronic Back Pain Is Associated with Decreased Prefrontal and Thalamic Gray Matter Density. J Neurosci. 2004.
- Kuchinad A et al. Accelerated brain gray matter loss in fibromyalgia patients: premature aging of the brain? J Neurosci. 2007.
- Gerstner GE et al. Gray matter changes associated with different chronic orofacial pain conditions. NeuroImage. 2011.
- Apkarian AV et al. Effective Treatment of Chronic Low Back Pain Reverses Abnormal Brain Anatomy and Function. J Neurosci. 2008.
- Wessely S, Nimnuan C, Sharpe M. Functional somatic syndromes: one or many? The Lancet. 1999;354(9182):936-939.
In ricordo Prof. Marcello Brunelli — ricercatore, maestro e amico.
Dott. Daniele Tonlorenzi